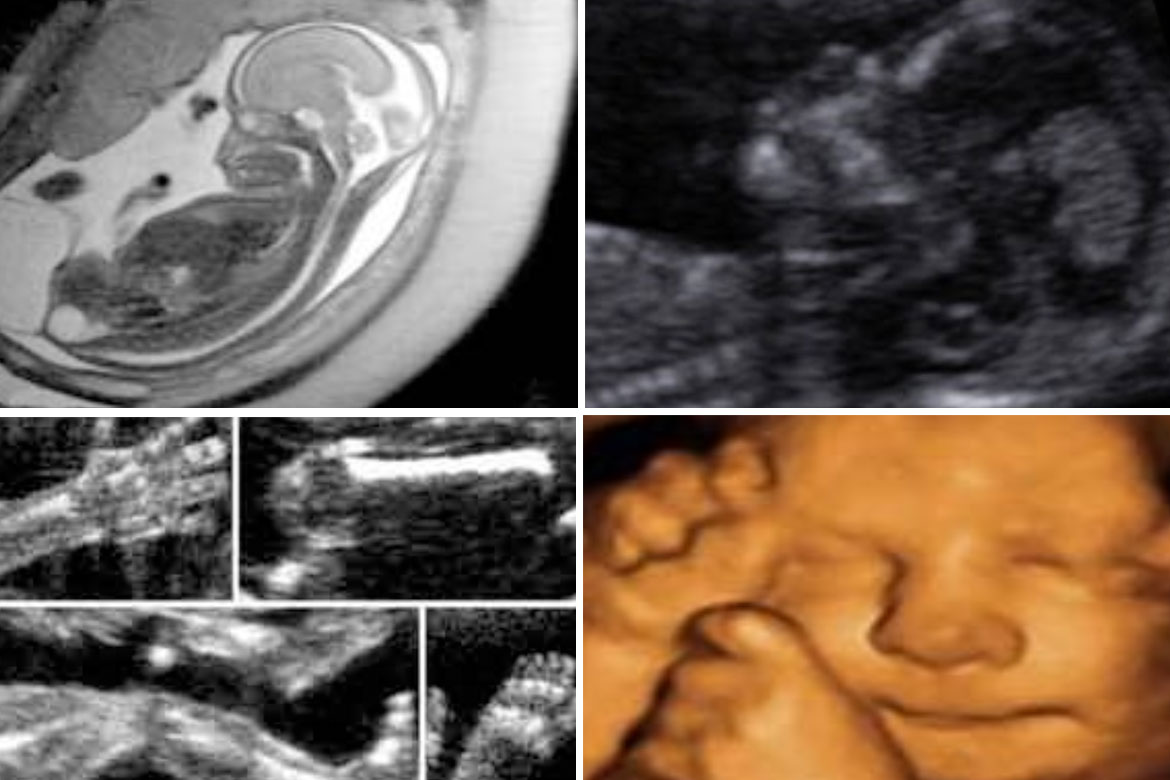
Objetivos:
CONFIRMAR LA VIABILIDAD DEL EMBARAZO
Aproximadamente, en el 1% de las mujeres que concurren a realizarse esta ecografía, se constata que el embarazo se detuvo, en general, varias semanas antes sin producir ningún síntoma. En estos casos, le brindamos a la pareja un asesoramiento detallado de las posibles causas así como de las opciones para reducir las chances de que esto vuelva ocurrir en un próximo embarazo.
FECHAR EL EMBARAZO CON EXACTITUD
Esto es particularmente importante para mujeres que no recuerda la fecha de última menstruación, tienen ciclos irregulares o que quedaron embarazadas mientras tomaban anticonceptivos hormonales o estaban amamantando. Midiendo la longitud del bebé (LCN), podemos calcular con exactitud la edad del embarazo y estimar una fecha probable de parto. Esta, es una forma más precisa de fechar el embarazo que a partir de la última menstruación, aún en mujeres de ciclos regulares.
DIAGNÓSTICO Y CLASIFICACIÓN DE EMBARAZO MÚLTIPLE
Aproximadamente, el 2% de las concepciones naturales y el 10% de las obtenidas a través de técnicas de reproducción asistida, resultan en embarazos múltiples. La ecografía de las 11-14 semanas es útil para identificar si los bebés comparten o no el saco amniótico y la placenta, lo cual pude generar problemas en el embarazo. En tales casos, recomendaremos un seguimiento especial para estos embarazos.
DIAGNÓSTICO PRECOZ DE MALFORMACIONES FETALES
En aproximadamente, el 1% de los embarazos, el bebé tiene una malformación mayor que puede ser detectada en la ecografía de las 11-14 semanas. Estas anomalías pueden ser severas pero, en muchos casos, es posible tratarlas mediante cirugía antes o después del nacimiento del bebé. Ante el diagnóstico de un defecto congénito mayor, nuestro equipo le explicará en detalle de qué se trata y cuáles son las opciones terapéuticas.
EVALUAR EL RIESGO DE SÍNDROME DE DOWN Y OTRAS ENFERMEDADES CROMOSÓMICAS
La evaluación combinada de características ecográficas tales como el grosor de la piel de la nuca, el tamaño del hueso nasal, el flujo del corazón y el hígado del bebé, junto con las concentraciones de dos hormonas de la placenta en la sangre materna, permiten identificar al pequeño grupo de embarazadas con un riesgo aumentado de tener un bebé con enfermedad cromosómica. Estas pacientes, pueden optar por realizar estudios genéticos prenatales más precisos. En la mayoría de los casos, el resultado de este test tranquilizará a los padres respecto de la muy baja probabilidad de que su bebé tenga alguna de esas patologías.
Actualmente el método más efectivo de screening del síndrome de down se basa en la combinación de:
- Edad materna.
-
Ecografía entre las semanas 11-13 de embarazo:
- Medir el grosor líquido detrás de la nuca del feto (translucencia fetal).
- Examinar la nariz y el paladar fetal.
- Determinar la frecuencia cardíaca fetal.
- Estudiar el flujo a través de la válvula tricúspide del corazón fetal y el ductus venoso.
IDENTIFICAR TEMPRANAMENTE A LAS MUJERES CON MAYOR RIESGO DE DESARROLLAR PREECLAMPSIA GRAVE
La preeclampsia es un tipo de hipertensión arterial que ocurre durante el embarazo y que está relacionada con un desarrollo anormal de la placenta. En los pocos casos que se presenta antes de las 34 semanas, puede ser peligrosa tanto para el bebé como para la embarazada.
Esta complicación es más frecuente en los primeros embarazos y constituye la segunda causa de muerte materna y una de las principales causas de nacimiento prematuro en nuestro país.
La evidencia científica, sugiere que la única forma de prevenir la preeclampsia en embarazos con alto riesgo consiste en identificar a las pacientes antes de las 16 semanas. Esta prueba consiste en la medición de la tensión arterial en forma estandarizada y automatizada, la resistencia en ambas arterias uterinas mediante doppler (durante la ecografía) y la determinación de hormonas placentarias entre las 10 – 14 semanas.
Las pacientes con alto riesgo pueden beneficiarse con tratamientos profilácticos que reducen a la mitad el riesgo a desarrollar pre eclampsia e insuficiencia placentaria.